
















A editora e os autores deste livro não mediram esforços para assegurar dados corretos e informações precisas. Entretanto, por ser a Medicina uma ciência em permanente evolução, recomendamos aos nossos leitores recorrer à bula dos medicamentos e a outras fontes fidedignas – inclusive documentos oficiais –, bem como avaliar cuidadosamente as recomendações contidas neste livro em relação às condições clínicas de cada paciente.

Patrícia Zaidan
Graduada em Educação Física e em Fisioterapia pela Universidade Estácio de Sá (Unesa).
Pós-graduada em Fisioterapia Pélvica – Uroginecologia Funcional pela Universidade Gama Filho (UGF).
Especialista em Saúde da Mulher pelo Conselho Federal de Fisioterapia e Terapia Ocupacional (Coffito).
Mestre em Ciências do Exercício e do Esporte pela Universidade do Estado do Rio de Janeiro (Uerj).
Doutora em Ciências do Exercício e do Esporte pela Uerj.
Aletha Caetano
Graduada em Educação Física pela Universidade Estadual de Campinas (Unicamp).
Pós-graduada em Atividade Motora Adaptada pela Unicamp.
Mestre em Educação Física pela Unicamp.
Doutora em Educação Física pela Unicamp e pela Deakin University –Faculdade de Psicologia, Melbourne, Austrália.
Copyright © 2023 Editora Rubio Ltda.
ISBN 978-65-88340-53-0
Todos os direitos reservados. É expressamente proibida a reprodução desta obra, no todo ou em parte, sem autorização por escrito da Editora.
Produção
Equipe Rubio
Capa
Bruno Sales
Imagem de capa
©iStock.com/PeopleImagens
Diagramação
Estúdio Castellani
SINDICATO NACIONAL DOS EDITORES DE LIVROS, RJ
I33
Incontinência urinária de esforço feminina: uma visão multiprofissional / organização
Patrícia Zaidan, Aletha Caetano. – 1. ed. – Rio de Janeiro : Rubio, 2023.
144 p. : il. ; 24 cm.
Inclui bibliografia e índice
ISBN 978-65-88340-53-0
1. Incontinência urinária – Tratamento.
2. Mulheres – Doenças. I. Caetano, Patrícia. II. Caetano, Aletha.
23-83133
CDD: 616.62
CDU: 616.62-008-22-055.2
Gabriela Faray Ferreira Lopes – Bibliotecária – CRB-7/6643
Editora Rubio Ltda.
Av. Franklin Roosevelt, 194 s/l. 204 – Centro
20021-120 – Rio de Janeiro – RJ
Telefone: +55(21) 2262-3779
E-mail: rubio@rubio.com.br www.rubio.com.br
Impresso no Brasil
Printed in Brazil
Adélia Lúcio
Graduada em Fisioterapia pela Universidade para o Desenvolvimento do Estado e da Região do Pantanal (Uniderp).
Especialista em Neurologia Adulto pela Universidade Estadual de Campinas (Unicamp).
Especialista em Fisioterapia na Saúde da Mulher pelo Conselho Federal de Fisioterapia e Terapia Ocupacional (Coffito).
Mestre em Ciências pela Disciplina de Urologia da Unicamp.
Doutora em Ciências pela Disciplina de Urologia pela Unicamp; com período de Doutorado sanduíche pela Queens University, Kingston – Canadá.
Pós-doutorado pela Faculdade de Enfermagem da Unicamp.
Adriana Saraiva
Graduada em Fisioterapia pela Universidade Cidade de São Paulo (Unicid).
Especializada em Fisiologia do Exercício pela Universidade Federal de São Paulo (Unifesp).
Especializada em Residência Médica e Estágio pelo Centro de Referência da Saúde da Mulher (CRSM).
Especializada em Saúde da Mulher no Climatério (carga Horária: 360h) pela Universidade de São Paulo (USP).
Mestre em Saúde Materno-infantil pela Universidade de Santo Amaro (Unisa).
Doutora em Ciências da Saúde pela Faculdade de Ciências Médicas da Santa Casa de São Paulo (FCMSCSP).
Adriane Bertotto
Graduada em Fisioterapia pelo Instituto Porto Alegre da Igreja Metodista (IPA).
Pós-graduada em Investigação Científica pela Universidade Luterana do Brasil (Ulbra).
Mestre e Doutora em Ciências Médicas pela Universidade Federal do Rio Grande do Sul (UFRS).
Especialista em Fisioterapia na Saúde da Mulher pelo Conselho Federal de Fisioterapia e Terapia Ocupacional (Coffito).
Amanda Roque
Graduada em Fisioterapia pela Universidade do Extremo Sul Catarinense (Unesc).
Especialição em andamento em Fisioterapia
Aplicada a Saúde da Mulher pelo Centro Universitário Venda Nova do Imigrante (Unifaveni), Mestre em Ciências da Reabilitação pela Universidade Federal de Santa Catarina (UFSC).
Ana Paula Dantas Fernandes
Graduada em Fisioterapia pela Universidade Estácio de Sá (Unesa).
Especialista em Fisioterapia em Uroginecologia pela Universidade Gama Filho (UGF).
Mestre em Ciências do Exercício e do Esporte (Conceito Capes 4) pela Universidade do Estado do Rio de Janeiro (Uerj).
Bary Berghmans
Doutor em Epidemiologia pelo Hospital
Universitário de Maastricht, Holanda.
Pesquisador Chefe do Pelvic Care Center Maastricht University Medical Center Maastricht, The Netherlands.
Professor pesquisador da Universidade Estadual de Campinas (Unicamp), SP.
Carla Maria de Abreu Pereira
Graduada em Fisioterapia pelo Centro Universitário Ítalo Brasileiro (UniÍTALO).
Especialista em Sexualidade Humana pela Faculdade de Medicina da Universidade de São Paulo (FMUSP).
Mestre em Ciências da Saúde pela Faculdade de Ciências Médicas da Santa Casa de São Paulo (FCMSCSP).
Doutora em Pesquisa em Cirurgia pela FCMSCSP.
Carlos Arturo Levi D’Ancona Graduado em Medicina pela Pontifícia Universidade Católica de São Paulo (PUC-SP).
Mestre em Cirurgia pela Universidade Estadual de Campinas (Unicamp).
Doutor em Cirurgia pela Unicamp.
Carolina Lazzarim De Conto
Graduada em Fisioterapia pela Universidade Federal de Santa Catarina (UFSC).
Pós-graduada em Fisioterapia Pélvica e Uroginecologia Funcional pela Faculdade Inspirar, RJ.
Mestre em Ciências da Reabilitação pela UFSC. Pesquisadora do Grupo de Estudos em Fisioterapia na Saúde da Mulher (Gefisam) da UFSC.
Enaiane Cristina Menezes
Graduada em Educação Física pela Universidade do Estado de Santa Catarina (Udesc).
Doutora em Ciências do Movimento Humano na Udesc.
Mestre em Ciências do Movimento Humano pela Udesc.
Ericka Kirsthine Valentin
Graduada em Fisioterapia pela Universidade Iguaçu (Unig).
Especialização em Curso de Formação de Especialistas em Acupuntura pela Academia Brasileira de Arte e Ciência Oriental (Abaco).
Especialista em Fisioterapia Uroginecológica pelo Colégio Brasileiro de Estudos Sistêmicos (CBES).
Mestre em Ciências Médicas pela Universidade do Estado do Rio de Janeiro (Uerj).
Fabiana da Silveira Bianchi Perez
Graduada em Fisioterapia pela Escola Superior de Educação Física de Goiás (ESEFFEGO).
Especialização em Saúde da Mulher e do Homem pela Faculdade Cambury de Goiânia (Cambury).
Mestre em Ciências Médicas pela Universidade de Brasília (UnB).
Doutora em Ciências Médicas pela UnB.
Franciele da Silva Pereira
Graduada em Fisioterapia pela Universidade Federal de Santa Catarina (UFSC).
Mestre em Ciências da Reabilitação pela UFSC.
Doutora em Ciências do Movimento Humano pela Universidade do Estado de Santa Catarina (Udesc).
Graduado em Educação Física pela Faculdades Integradas de Santo André (Fefisa), SP.
Pós-graduado em Fisiologia do Exercício pela Universidade Gama Fiho (UGF).
Mestre em Educação Física na Promoção da Saúde pela Universidade São Judas Tadeu (USJT), SP.
Doutor em Educação Física – Biomecânica pela USJT.
Pós-doutor em Ciências da Reabilitação pela Universidade Nove de Julho (Uninove), SP.
Giovana Zarpellon Mazo
Graduada em Educação Física pela Universidade Federal de Santa Maria (UFSM).
Especialista em Técnicas Desportivas pela UFSM.
Mestre em Ciências do Movimento Humano pela UFSM.
Doutora em Ciências do Desporto pela Universidade do Porto, Portugal.
Janeisa Franck Virtuoso
Graduada em Fisioterapia pela Universidade do Estado de Santa Catarina (Udesc).
Pós-graduada em Saúde da Família pela Universidade Federal de Santa Catarina (UFSC).
Mestre em Ciências do Movimento Humano e Doutora em Ciências do Movimento Humano pela Udesc.
João Antonio Pereira Correia
Médico Urologista pela Universidade Federal do Rio de Janeiro (UFRJ).
Membro Titular da Sociedade Brasileira de Urologia (SBU).
Mestre em Ciências Morfológicas pela Universidade Federal do Rio de Janeiro (UFRJ).
Membro do Departamento de Urologia Feminina da SBU.
Coordenador do Departamento de UroNeurologia da SBU-RJ.
Responsável pelo Departamento de Urodinâmica do Hospital Federal dos Servidores do Estado do Rio de Janeiro (HFSE-RJ).
Professor do Curso de Medicina da Universidade
Estácio de Sá (Unesa) – Campus Vista Carioca, RJ.
José Ailton Fernandes Silva
Graduado em Medicina pela Faculdade de Ciências Médicas de Minas Gerais (FCMMG).
Especialização – Residência Médica em Cirurgia Geral pelo Hospital Universitário São José (HUSJ) da FCMMG – Belo Horizonte/MG.
Especialização – Residência Médica em Urologia pelo Hospital Felicio Rocho (HFR) – Belo Horizonte/MG, HFR.
Mestre em Urologia pela Universidade do Estado do Rio de Janeiro (Uerj).
Doutor em Ciências Médica pela Uerj.
Juliana Neves da Costa
Graduada em Enfermagem pela Universidade Estadual do Ceará (Uece).
Especialista em Estomaterapia pela Uece. Mestre em Enfermagem pela Universidade Federal do Ceará (UFC).
Doutora em Enfermagem pela Universidade Estadual de Campinas (Unicamp).
Karen Trippo
Graduada em Fisioterapia pela Universidade Católica do Salvador (UCSal).
Doutora em Ciências da Saúde pela Universidade Federal da Bahia (UFBA).
Mestre em Gestão e Tecnologias Aplicadas a Educação (Gestec) na Universidade do Estado da Bahia (Uneb) com ênfase em Educação em Saúde.
Especialista em Acupuntura pela Academia Brasileira de Arte e Ciência Oriental (Abaco).
Especialista em Gerontologia pela UFBA.
Karoline Sousa Scarabelot (in memoriam)
Graduada em Fisioterapia pela Universidade do Extremo Sul Catarinense (Unesc).
Especializada em Fisioterapia Pélvica pela Faculdade Inspirar, RJ.
Mestre em Programa de Pós-graduação em Ciências da Reabilitação pela Universidade Federal de Santa Catarina (UFSC).
Liris Wuo
Graduada em Fisioterapia pela Universidade de Mogi das Cruzes (UMC), SP.
Especialista em Fisioterapia Uroginecológica pela Universidade Federal de São Paulo (Unifesp).
Mestre em Ciências da Saúde pela Escola Paulista de Medicina (EPM).
Maiara Gonçalves dos Santos
Graduada em Fisioterapia pela Universidade Federal de Santa Catarina (UFSC).
Mestre em Programa de Pós-graduação em Ciências da Reabilitação pela UFSC.
Maria Helena Baena de Moraes
Lopes
Graduada em Enfermagem pela Universidade Estadual de Campinas (Unicamp).
Especialização em Obstetrícia pela Universidade Federal de São Paulo (Unifesp).
Mestre em Genética e Biologia Molecular pela Unicamp.
Doutora em Genética e Biologia Molecular pela Unicamp.
Pós-doutorado em Ciências da Saúde pela Unifesp.
Especialização em Estomaterapia pela Unicamp.
Maura Regina Seleme
Graduada em Fisioterapia pela Universidade Tuitui do Paraná – Curitiba, PR.
Especialista em Etat français de Maseurkinésthérapeute – Assistance Hôpitaux Publique de Paris.
Especialização em Pratique en Urodynamique – Assistance Hôpitaux Publique de Paris.
Doutora em Programa de Pós-graduação em Serviço Social pela Universidade Federal do Rio de Janeiro (UFRJ).
Nol Bernards
Médico Especialista em Guidelines para Fisioterapia
Departamento de Fisioterapia, Centro de Reabilitação Musculoesquelética, HAN.
Universidade de Ciências Aplicadas, Nijmegen, Holanda.
Silvana Uchôa
Graduada em Fisioterapia pela Universidade Federal de Pernambuco (UFPE).
Mestre em Fisioterapia pela UFPE.
Doutora em Psicologia Clínica pela Universidade Católica de Pernambuco (Unicap).
Silvio Pessanha Neto
Graduado em Medicina pela Universidade Estácio de Sá (Unesa).
Especialista em Neurologia pela Universidade Federal do Estado do Rio de Janeiro (Unirio).
Mestre e Doutor em Neurologia pela Unirio.
Thuane da Roza
Graduada em Fisioterapia pela Universidade do Estado de Santa Catarina (Udesc).
Mestre e Doutora em Atividade Física e Saúde pela Faculdade de Desporto da Universidade do Porto, Portugal.
Pós-doutora em Fisioterapia pela Udesc em Conjunto com a Faculdade de Engenharia da Universidade do Porto, Portugal.
Especialista em Saúde da Mulher pela Associação Brasileira de Fisioterapia em Saúde da Mulher (Abrafism).
Valéria Mauriz
Graduada em Fisioterapia pelo Centro Universitário Hermínio da Silveira (IBMR).
Formação Maternidade 2 pelo LÍnstitut de Gasquet, De Gasquet – França.
Minha dedicatória é, sem dúvida alguma, aos meus queridos pais, Ruy e Vilma, por toda a criação que me foi dada; à minha tia e madrinha, Jussara, que sempre me orientou e apoiou em meus estudos; e não menos ao meu tio, Luís Sérgio, que acompanhou e também apoiou a minha trajetória. Ao Laércio, pai da minha filha, que muito me incentivou na minha formação. À minha filha, meu amor, Lara, que é minha companheira; e não poderia deixar de mencionar a minha irmã e amiga de todas as horas, Ana Paula.
Patrícia ZaidanDedico este livro às pessoas que eu amo e que sempre estiveram ao meu lado, me incentivando e me apoiando sempre.
Aletha CaetanoDedicamos também a todos os profissionais da saúde que trabalham com mulheres. Que este livro permita o entendimento da importante atenção interprofissional na saúde da mulher, e que ajude a todos trabalharem cada vez mais com responsabilidade, assertividade e cuidado.
Agradecemos a todos os colaboradores que contribuíram brilhantemente e com carinho para esta obra, esses grandes profissionais de excelência e referência na área. O nosso muito obrigada pela dedicação e paciência.
As Organizadoras
Congratulo-me com as organizadoras do livro e colaboradores dos capítulos pela importante iniciativa de escrever sobre um assunto tão importante – a incontinência urinária de esforço feminina –, frequente em mulheres ativas ou sedentárias, jovens ou idosas, causando como impacto subsequente o afastamento e o isolamento social.
Inicialmente, com uma abordagem anatômica, neurofisiológica, biomecânica e epidemiológica, para que o leitor tenha uma compreensão clara e completa da incontinência urinária feminina, as organizadoras, por fim, sugerem as diferentes modalidades de tratamento e prevenção, a partir da experiência profissional e, principalmente, com base nos resultados obtidos em estudos científicos.
Este livro vem reforçar a grande importância multiprofissional no acompanhamento da
incontinência urinária de esforço feminina, com objetivo de um melhor cuidado a todas essas mulheres.
Convido todos os estudantes e profissionais à leitura desta importante obra.
Elirez Bezerra da Silva
Professor de Educação Física pela Escola de Educação Física do Exército Brasileiro (EsEFEx). Fisioterapeuta pelo Instituto Brasileiro de Medicina da Reabilitação (IBMR). Mestre e Doutor em Educação Física pela Universidade Gama Filho (UGF). Professor Pesquisador da Universidade do Estado do Rio de Janeiro (Uerj). Líder do Grupo de Pesquisa em Ciência do Exercício e Saúde (GPCES) da Uerj.
Apesar de estudada há décadas, a compreensão exata dos mecanismos que permitem a continência urinária na mulher ainda não está bem definida. Desde 1960, quando Enhorning propôs a teoria de diferença de pressões às quais a uretra feminina é exposta,1 passando pela “teoria integral” dos pesquisadores Petrus & Ulmsten (1990)2 e finalizando com a “teoria da rede” de DeLancey (1994),3 busca-se uma explicação para o entendimento do que evita a perda de urina, involuntária, no sexo feminino.
Nos tempos atuais, acredita-se que a continência urinária da mulher é estabelecida pelo sinergismo entre diversas estruturas anatômicas e neurológicas relacionadas com a uretra, de maneira intrínseca ou extrínseca. Neste capítulo, abordaremos os aspectos anatômicos e neurofisiológicos, mais atuais, creditados como responsáveis pela manutenção da continência urinária no sexo feminino.
A premissa básica para a continência urinária feminina é baseada na manutenção da uretra fechada durante todo o tempo, de modo que essa estrutura apenas abra nos momentos de micção voluntária. Assim, as estruturas intrínsecas da uretra feminina atuarão de maneira a manter sua luz interna colabada. Com base nos estudos mais recentes, os aspectos anatômicos intrínsecos responsáveis por promover a continência urinária feminina são representados pelo plexo venoso submucoso, pelo tampão mucoso uretral e pelos esfíncteres da uretra.
A uretra feminina é formada por algumas camadas a partir da sua luz interna. Na camada submucosa, está localizado um conjunto de veias denominado “plexo venoso submucoso”
Espaço trigonal superficial
Ureter
Espaço trigonal profundo
figura 1.3 Representação gráfica do músculo subtrigonal, formado pela projeção da musculatura ureteral, na região profunda ao trígono vesical. O músculo projeta-se em direção ao colo vesical para com
por o esfíncter uretral interno
Bexiga
Uretra
Vagina
Músculo esfíncter uretral
Músculo compressor da uretra
Músculo esfíncter uretrovaginal
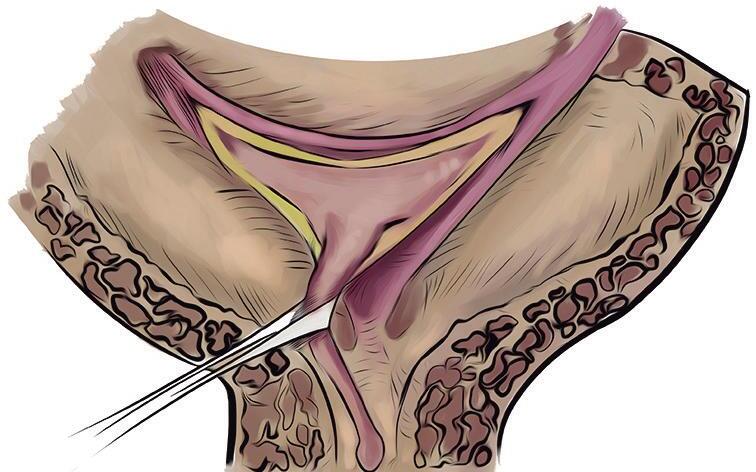
Complexo do esfíncter estriado urogenital
Ramo isquiopúbico
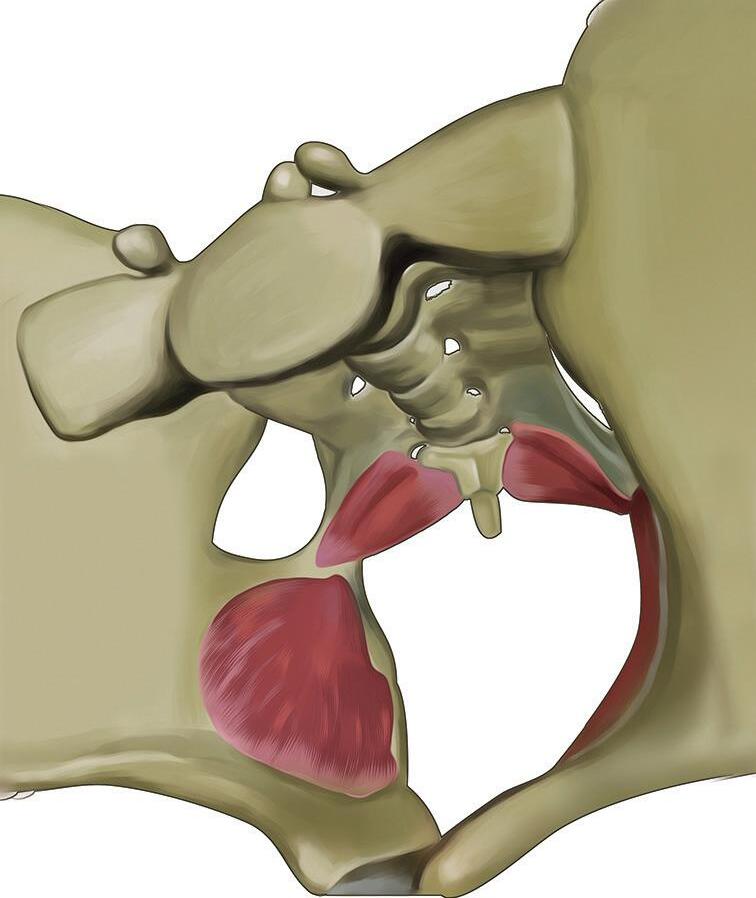
figura 1.4 Representação gráfica das três porções do esfíncter uretral externo feminino: músculo esfíncter uretral externo propriamente dito, músculo compressor da uretra e músculo esfíncter uretrovaginal
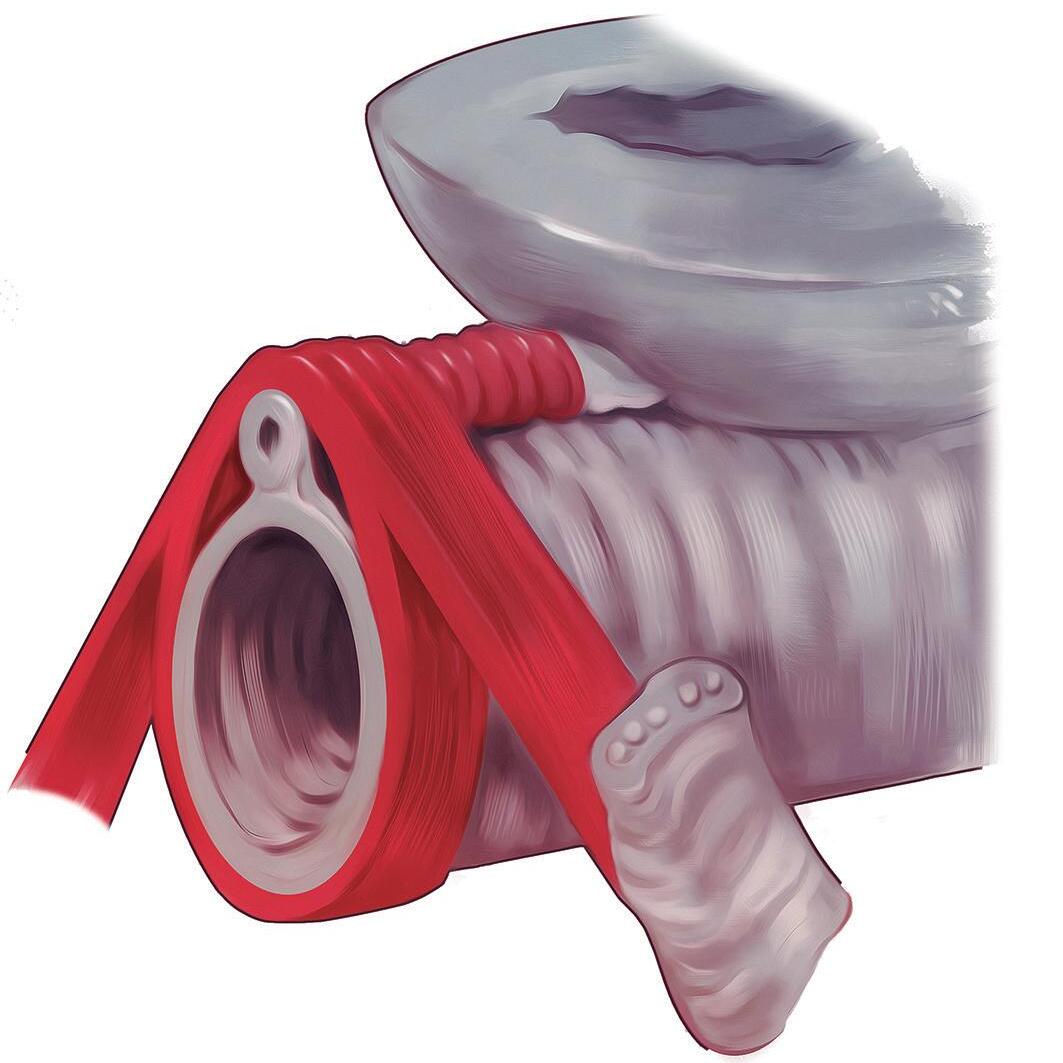
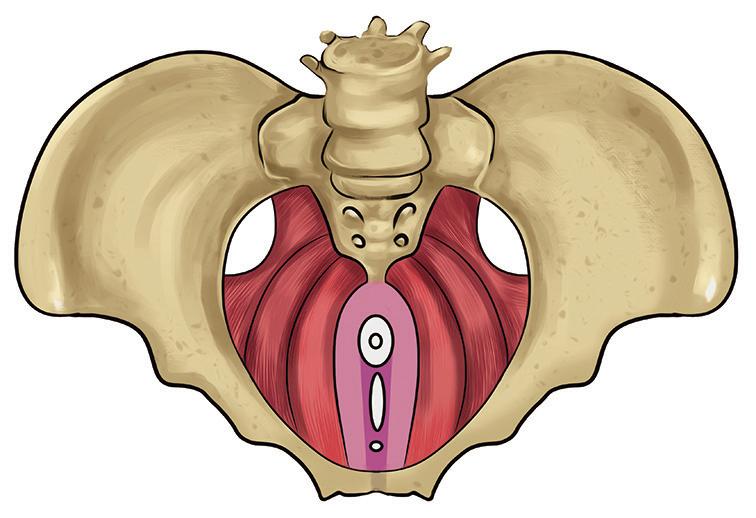
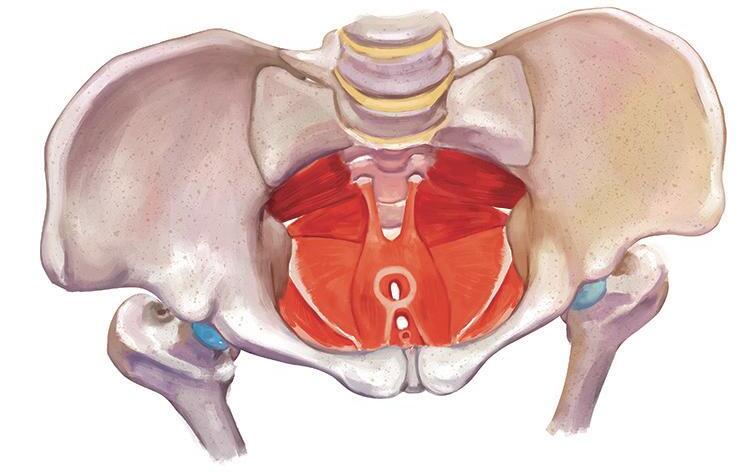
figura 1.8 (A e B) Representação didática da pelve feminina (vista superior) sem (A) e com os músculos do assoalho pélvico (B), evidenciando o importante papel dessa musculatura na sustentação dos órgãos dessa região
figura 1.9 Representação do músculo levantador do ânus (vista superior), com suas três porções: puborretal (rosa claro), pubococcígeo (rosa escuro) e iliococcígeo (vermelho escuro). A união desse músculo com o músculo (isquio)coccígeo compõe o diafragma pélvico
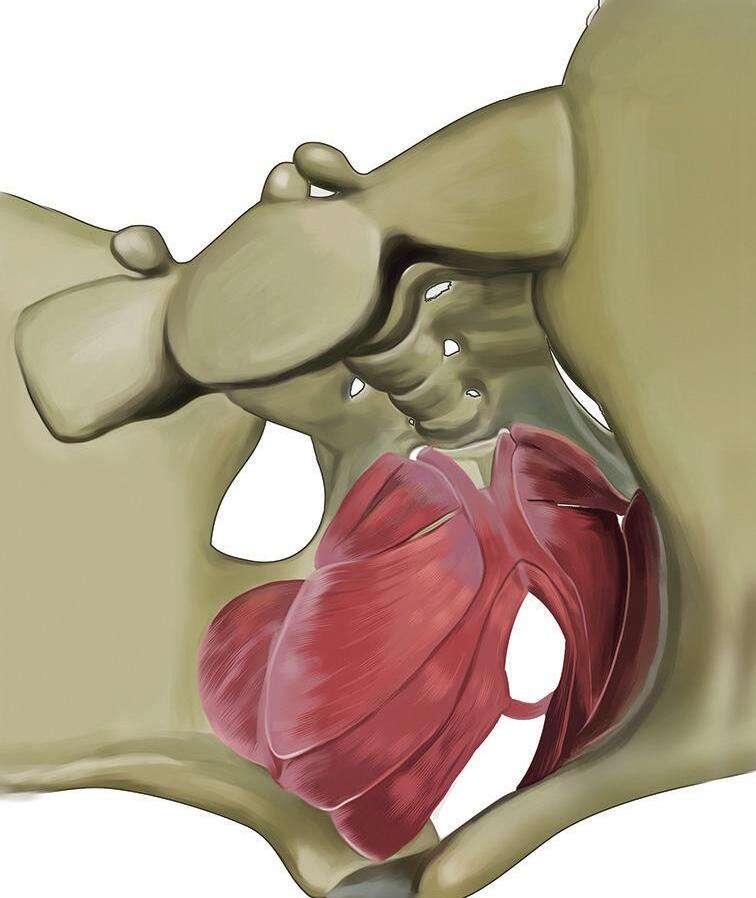
das fezes, no momento da defecação. No que se refere à continência urinária, é nessa porção puborretal que encontramos um dos principais responsáveis pelo anteparo firme que a uretra precisa, para evitar as perdas urinárias aos aumentos da PIA. 9,10 Esse músculo também atua na sustentação dos órgãos pélvicos e, quando lesionado, pode predispor
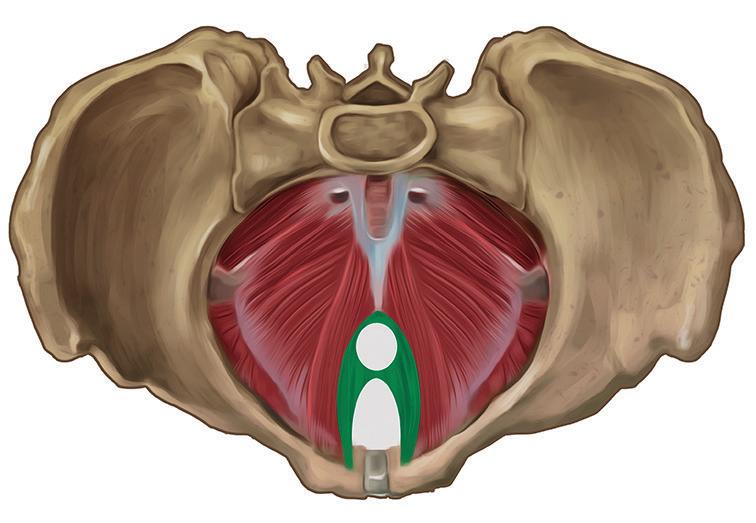
a prolapsos vaginais.19,20 Durante a contração voluntária do MLA, a porção puborretal é passível de palpação por meio do toque vaginal.9,10 Esse músculo acaba por regular também a área do hiato urogenital que, quando muito elevada, pode predispor a prolapsos genitais e incontinência urinária de esforço (Figura 1.10).21
A porção pubococcígea do MLA tem ação e disposição anatômica muito semelhantes às da porção puborretal, descrita anteriormente. Assim como seu predecessor, esse músculo é rico em fibras musculares estriadas, de contração lenta (tipo I) e, por isso, mantém a constância do tônus do assoalho pélvico e redução da área do hiato urogenital (Figura 1.11).9,10
A porção iliococcígea do MLA tem origem lateral a partir do arco tendíneo da fáscia pélvica, e se dispersa, como um leque, na região posterior da pelve, funcionando como uma proteção contra prolapsos nessa área. Apesar de apresentar inserção muscular próxima ao músculo obturador interno, tem ação independente desse músculo, que está mais relacionado com os movimentos da coxa.9,10
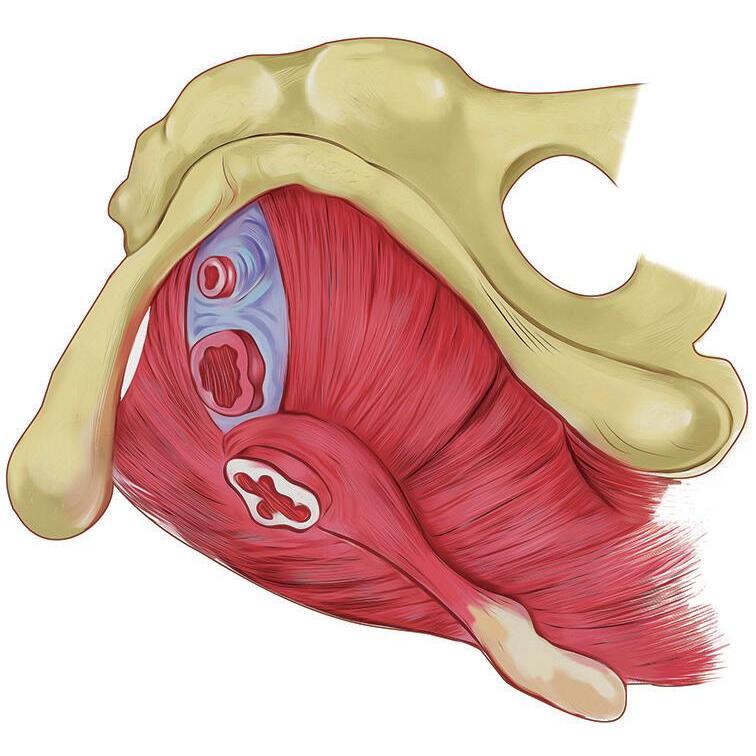
figura 1.10 Representação gráfica do diafragma pélvico (vista superior), com o músculo puborretal em destaque (verde). A área branca medial a esse músculo corresponde ao hiato urogenital
Músculo pubococcígeo
Uretra
Vagina
Músculo iliococcígeo
Tuberosidade isquiática
Canal anal
Músculo esfíncter anal externo
Cóccix
figura 1.11 Representação gráfica do assoalho pélvico (vista inferolateral) evidenciando a ação contrátil do músculo pubococcígeo e esfíncter anal externo (setas) aos aumentos da pressão intra-abdominal, aumentando o tônus muscular da região e contribuindo para reduzir a área do hiato urogenital
Neste capítulo, o foco principal é a Fisioterapia. No entanto, a intenção é de que represente uma proposta e ponto de partida para discussão e desenvolvimento de um módulo de ensino para todos os profissionais de relevância na área de saúde que lidem com avaliação e tratamento da incontinência urinária em mulheres.
Conforme se observa na 6 a Consulta Internacional sobre Incontinência (ICI), as recomendações acerca do manejo inicial da incontinência urinária em mulheres adultas são baseadas em um diagnóstico médico que nem sempre leva em consideração comorbidades ou limitações funcionais que podem afetar os resultados.1 Isso significa que, às vezes, uma paciente com patologia não totalmente identificada e/ou implícita que não pode ser corrigida por meio da fisioterapia seja, da mesma forma, encaminhada para tal.
Sem levarmos em conta essas questões, a terapia costuma ser decepcionante e promove resultados insuficientes.
Uma avaliação de fisioterapia holística, estruturada e sistemática em mulheres com incontinência urinária pode ajudar a melhorar a seleção de pacientes e identificar aquelas que mais se beneficiarão com a fisioterapia.
Dois dos três autores deste capítulo (Bary Berghmans e Nol Bernards) foram os criadores das diretrizes baseadas em evidências da Royal Dutch Society for Physiotherapy (KNGF) para incontinência urinária, que foram desenvolvidas, implementadas e publicadas em vários idiomas.2 Essas diretrizes foram exaustivamente verificadas com a literatura relevante e as diretrizes nacionais e internacionais disponíveis.2 Para este capítulo, realizamos novamente uma pesquisa sistemática da literatura entre 1998 e novembro de 2019, nas seguintes bases de dados:
PubMed.
Medline.
Embase.
CINAHL.
PEDro.
Base de dados Cochrane.
Proteção
1. Eu nunca uso proteção (fralda ou absorvente) para incontinência urinária
2. Às vezes uso proteção ou tenho que trocar a roupa íntima por causa da incontinência urinária
3. Eu normalmente uso proteção ou troco a roupa íntima várias vezes ao dia por causa da incontinência urinária
4. Sempre tenho que usar protetor por causa da incontinência urinária
Quantidade
1. A quantidade de urina perdida é apenas uma gota ou menos
2. Às vezes, eu perco uma gota
3. A perda de urina é tanta, que molha visivelmente o protetor ou a roupa
4. A perda de urina é tanta, que o protetor fica encharcado ou pode até vazar
Frequência
Ocorre perda involuntária de urina:
1. Uma vez por semana ou menos
2. Mais de uma vez, mas menos de três vezes por semana
3. Mais de três vezes por semana, mas não todos os dias
4. Todos os dias
Adaptações
Implicações da perda de urina:
1. Minhas atividades diárias não são prejudicadas
2. Deixei de praticar algumas atividades, tais como esportes e exercícios que exigem grande esforço
3. Parei de praticar a maioria das atividades físicas que causavam perda involuntária de urina
4. Praticamente não saio de casa devido à perda de urina
Imagem corporal (ou autoimagem)
1. A perda de urina não me incomoda
2. Acho que a perda de urina é irritante e problemática, mas não me incomodo muito com isso
3. A perda de urina faz com que eu me sinta suja
4. Sinto nojo de mim mesma por causa da incontinência urinária
Pontuação total:
*O questionário PRAFAB é validado em holandês. O teste psicométrico da versão em inglês ainda não foi realizado. No entanto, esse questionário é fornecido em inglês para dar aos leitores uma visão dos itens e sistema de pontuação (mín.-máx.: 5 a 20 pontos; faixa de 16 pontos)
Fonte: adaptada de Hendriks et al., 2007.14
a doença”) acerca de sua incontinência, suas possíveis causas e consequências, as chances de recuperação e o que ela própria pode fazer a respeito, o que pode ser feito pelo terapeuta e qual a contribuição ou papel pode ser esperado de outros. As crenças sobre a doença são individuais e adquiridas ao longo da vida
e durante o curso de uma doença, e podem ter efeito favorável ou adverso no prognóstico em termos de recuperação.3 Crenças podem determinar, em parte, o tipo de intervenção que pode ser adotada, e podem afetar as expectativas da paciente e do fisioterapeuta (Nível 3 – Grau C).17
avaliação fisioterapêutica para Incontinência Urinária feminina
Inspeção durante movimentação
Movimento cranial visível Sim Não Descendente
Cocontração Sim Não
RA/TrA Diafragma Adutores Glúteos
Relaxamento visível Bom Atrasado Incompleto Ausente
Relaxamento visível Sim Não
RA: reto abdominal, TrA: transverso abdominal.
Inspeção de movimento perineal durante tosse e manobra de Valsalva
Tossindo Interno Nenhum Desc.
Se interno Antes Durante Depois
Empurrando/Valsalva? Desc. Não Para dentro
Palpação durante repouso
Dor Não Sim Direita Esquerda Anterior Posterior
VAS 0 a 100
VAS: escala visual analógica
Palpação durante movimento
Contração máxima consciente
Elevação uretral Forte Normal Fraco Ausente
Fechamento dos elevadores Forte Normal Fraco Ausente
Simetria D/E Sim Não D>E E>D
Nível de contração Forte Normal Fraco Ausente
Nível de relaxamento após contração máxima consciente Completo < nível repouso Parcial = nível repouso Incompleto > nível repouso Ausente
Atrasado Sim Não
Contração inconsciente ao tossir e empurrar
Tossindo
Contração reflexa Sim Não
Períneo desc. Forte Fraco Moderado Ausente
IU Sim Tossindo Valsalva Não
Flatos/IF Sim Tossindo Valsalva Não
Empurrando/Valsalva
Relaxamento Sim Não Paradoxal
figura 4.1 Formulário de interpretação e pontuação da avaliação dos músculos do assoalho pélvico
Hiperativo Normal Incoordenado Hipoativo Não funcionais
Inspeção durante movimento
Mov. cranial visível Sim Não Descendente
Sim: movimento ventral, para dentro e/ou cranial do períneo visível; não: nenhum movimento visível do períneo; desc.: o períneo move-se em sentido caudal.
Cocontração visível Sim Não
Não: nenhuma contração visível dos músculos circundantes, pequena contração fisiológica do músculo transverso do abdome permitida, posterior ou simultânea a uma contração do músculo do assoalho pélvico (MAP); Sim: contração dos músculos circundantes visíveis.
Relaxamento visível Sim Não
Sim: após o término da contração, o períneo volta imediatamente à posição de repouso; não: o períneo não volta, parece em parte atrasado ou hesitante de voltar à posição de repouso.
Tossindo Cranial Não Caudal
Se cranial Antes Durante Depois
Cranial: movimento cranial visível do períneo; não: nenhum movimento caudal visível do períneo; caudal: movimento caudal visível do períneo marca o momento do movimento caudal: antes, durante ou após a tosse.
Valsalva Sim Não Para dentro
Sim: movimento caudal visível do períneo; não: nenhum movimento caudal visível do períneo; para dentro: cada movimento para dentro do períneo.
Palpação durante repouso
Dor Não Sim D E A P
VAS 0 a 100
Não: nenhuma dor; sim: todos os tipos de dor; D: direito; E: esquerdo; A: anterior; P: posterior, abaixo da pontuação VAS da marca (0 = sem dor; 100 = dor irresistível).
Palpação durante o movimento Contração
Elevação da uretra Forte Normal Fraca Ausente
Estende-se até o ponto em que o elevador da uretra é sentido. Forte: Knack – aptidão máxima.
Fechamento dos elevadores Forte Normal Fraco Ausente
Estende-se até sentir o fechamento dos elevadores. Forte: dedos da palpação sendo fechados; normal: dedos são puxados juntos, mas não completamente; fraco: pequeno movimento de fechamento é sentido, mas ineficiente; ausente: sem movimento.
Simetria Sim Não D>E E>D
Sim: simetria palpável; não: assimetria palpável; D>E: direita > esquerda; E>D: esquerda > direita.
figura 4.1 Formulário de interpretação e pontuação da avaliação dos músculos do assoalho pélvico (continuação)
A fim de equilibrar um estilo de vida sedentário, inativo e ocioso que pode levar a obesidade, fraqueza muscular e problemas posturais, muitos têm procurado praticar atividades físicas. No entanto, quando executados de maneira intensa ou incorreta, os exercícios podem ser maléficos para o corpo, danificando tanto a musculatura superficial quanto a profunda. Os músculos do assoalho pélvico (MAP) pertencentes à articulação sacroilíaca, unindo a coluna lombar, contribuem para a estabilização do corpo. Os danos causados a essa região podem prejudicar a atividade dos MAP, e sua disfunção pode ser uma das causas que levam à incontinência urinária.1-3
Mulheres que praticam exercícios físicos correm maior risco de desenvolver desordens na região pélvica, sendo a incontinência urinária (IU) (Figura 9.1) a mais prevalente.4
A IU induz uma situação constrangedora e desconfortável, podendo levar muitas mulheres a abandonar a prática das atividades físicas, bem como afetar sua qualidade de vida.1-3 Muitas
mulheres desconhecem a importância dessa musculatura e/ou métodos de prevenção da IU. Isso pode ser um empecilho tanto para a identificação antecipada do problema quanto para a procura por um tratamento adequado, capaz de resolver o problema.5
Buscando contribuir para o esclarecimento deste problema, ao longo deste capítulo, abordaremos a atuação terapêutica dos cones vaginais e sua aplicação no programa de propriocepção e fortalecimento da musculatura do assoalho pélvico.
A International Continence Society (ICS) define incontinência urinária como qualquer perda involuntária de urina, podendo apresentar-se das seguintes maneiras: incontinência urinária de urgência (IUU), de esforço (IUE) e mista (IUM). A IUE é definida como perda involuntária de urina aos esforços, como tosse, espirro ou atividades esportivas. Essa perda ocorre na falta da contração involuntária do músculo detrusor
e quando há aumento pressórico intravesical excedente sobre a pressão uretral máxima.6,7
A IUU é determinada mediante critérios clínicos, como queixa da perda involuntária de urina associada ao urgente desejo de urinar, e por meio do diagnóstico urodinâmico, em que é possível observar a contração involuntária do detrusor (>15cmH2O).6,7
A IUM caracteriza-se por sintomas derivados da hiperatividade vesical relacionada com a perda aos esforços.1 Neste caso, pode ocorrer a predominância de um dos sintomas.6-8
No caso das mulheres que praticam atividades físicas, a prevalência varia de acordo com o estudo. Em estudo contendo 3.490 mulheres, praticantes de atividades físicas, que responderam ao questionário, 1.297 delas perdiam urina. Destas, 46,7% eram de esforço, 9,7%, de urgência e 41,9%, mista.9
Ao comparar a perda urinária em oito modalidades de diferentes esportes, outro estudo mostrou que de 291 atletas de elite com idade média de 22,8 anos, 151 mulheres (51,1%)
apresentaram perda urinária durante a prática de seu esporte. Deste total, apenas 13 não eram nulíparas. Em 43% (125 participantes) das incontinentes, o escape ocorreu durante a prática do esporte, 95,2% (119 mulheres) tiveram perda durante o treinamento e 51,2% (64 mulheres) durante a competição.10 Mulheres com incontinência muito grave são mais propensas a ser insuficientemente ativas (60%), em comparação àquelas com incontinência grave (38,3%), incontinência moderada (38,2%) a leve (29,51%).9
No mecanismo de continência durante o esforço, ocorre aumento da pressão intraabdominal (PIA), que é transmitido para a bexiga, sendo necessário um sistema opositor que torne a pressão de fechamento uretral maior que a PIA.11
O dispositivo de continência urinária feminina depende de mecanismos intrínsecos

exercitadores Vaginais para o tratamento da Incontinência Urinária de esforço
(estruturas que envolvem a uretra interna e externamente) e extrínseco (mecanismo não uretral que auxilia na continência). As estruturas intrínsecas que evitam a perda urinária são: mucosa e submucosa, plexo venoso submucoso, tecido conjuntivo e esfíncter uretral interno. Todas essas estruturas são hormôniodependentes. A redução estrogênica diminui a captação dos receptores à adrenalina, comprometendo a pressão intrauretral.12,13
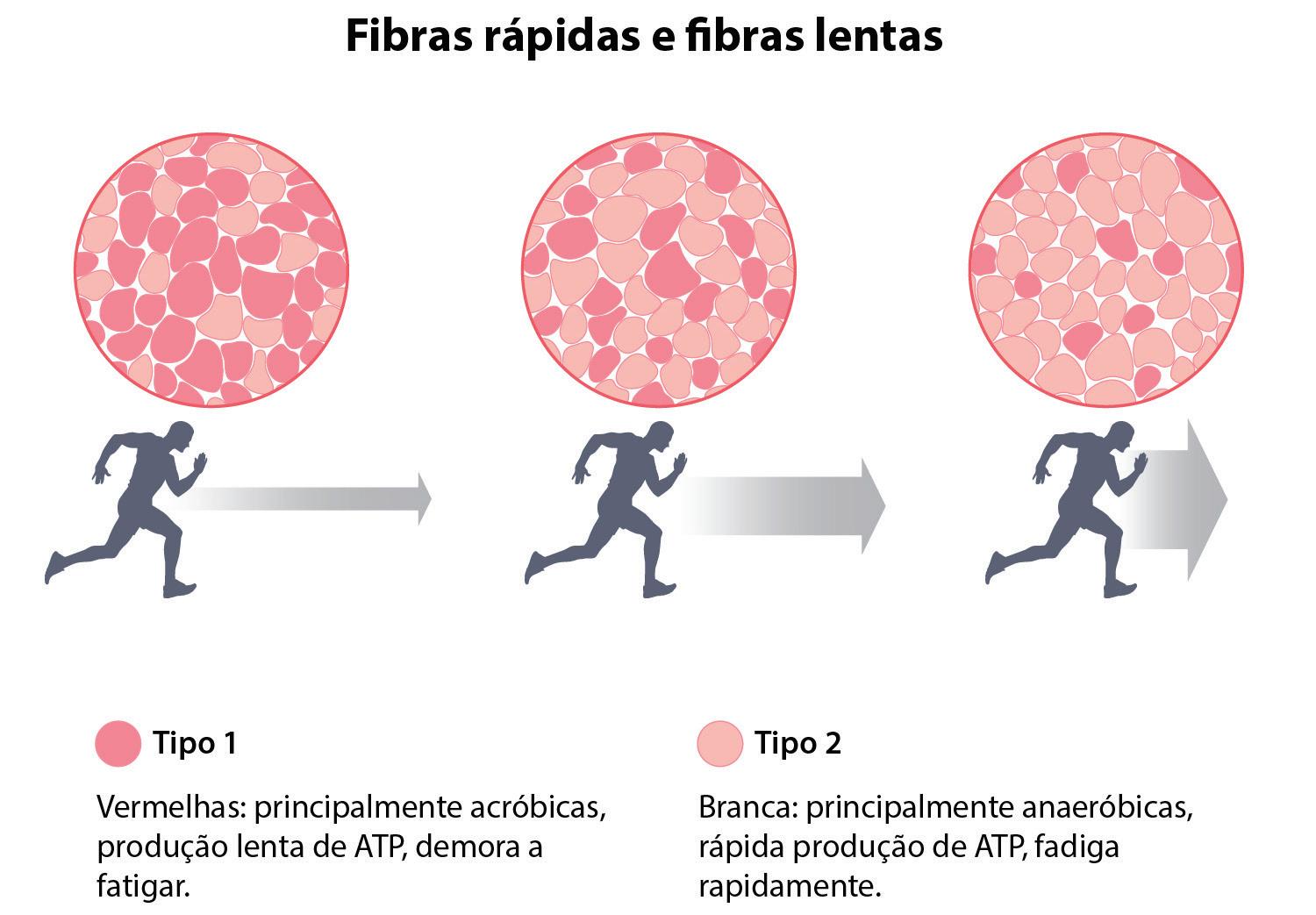
O componente muscular que reveste a uretra externamente é denominado rabdoesfíncter. Ele é mais espesso no terço médio uretral e constituído por duas porções: esfíncteres uretrais interno e externo. O esfíncter uretral interno é uma progressão do músculo detrusor; seu contato é direto com a uretra. Ele é formado por musculatura lisa, com fibras de contração lenta (tipo I), aeróbias resistentes. A manutenção do tônus basal depende desse mecanismo.12-14
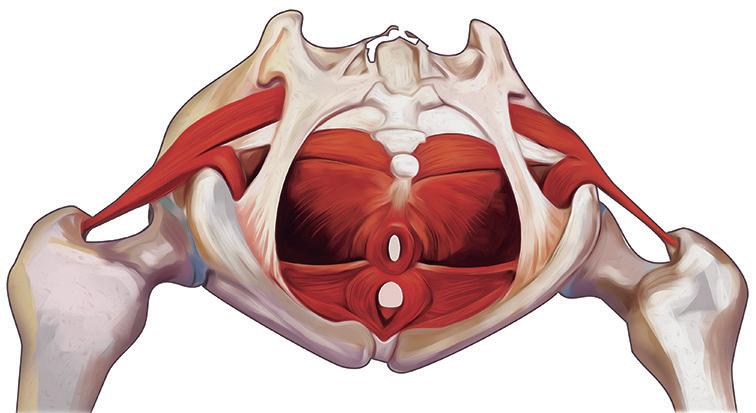
O esfíncter uretral externo é um músculo estriado esquelético formado por fibras tanto do tipo I quanto do tipo II (Figura 9.2). As fibras do tipo II projetam-se da musculatura elevadora do ânus (MEA) (Figuras 9.3 e 9.4), caracterizando-se por contração rápida. A contração rápida e reflexa é importante durante atividades que provocam o aumento da PIA.12-14
Durante a fase de armazenamento vesical (Figuras 9.5 e 9.6), a atividade do esfíncter também aumenta, refletindo em maior resistência uretral, o que contribui para a manutenção da continência urinária.15
Muitas mulheres incontinentes são incapazes de contrair os MAP voluntariamente, e aquelas que o sabem apresentam contração fraca.
Uma análise retrospectiva (1992 a 2008) envolvendo 998 mulheres com idade média 56 ± 13 anos, que apresentavam disfunção pélvica, mostrou que 70% delas foram incapazes de contrair voluntariamente os MAP, e 97% delas manifestaram pouca força.16
Outro estudo avaliou a contração voluntária mantida do músculo pubococcígeo via eletromiografia (EMG) percutânea em mulheres nulíparas continentes e multíparas incontinentes, demonstrando que o tempo de sustentação foi menor no grupo das mulheres com IUE que teve duração da ativação dos MAP entre 2,6 e 132s (M 43,7s), em comparação às continentes com duração entre 26 e 647s (M 193,9s).17
A prática de atividade física ou esportes pode evidenciar a IU nas mulheres (Figura 9.7).
O número de jovens nulíparas praticantes de esportes com IU é frequente, e muitas se queixam do problema a partir da prática de atividades físicas.18,19
Mesmo na ausência de fatores de risco, mulheres expostas ao esforço físico podem ter episódios de perda urinária. Isso ocorre devido a uma cocontração ineficaz resultante da fraqueza da musculatura do assoalho pélvico em relação à musculatura da cavidade abdominal.5
A incontinência urinária (IU) é uma queixa prevalente entre indivíduos do sexo feminino, podendo variar entre 10% a 64%.1,2 Segundo a Internacional Continence Society (ICS), a IU é definida como “qualquer perda involuntária de urina”. O tipo mais comum de IU identificado entre as mulheres é a incontinência urinária de esforço (IUE), definida como a perda involuntária de urina durante o aumento da pressão intra-abdominal, que se manifesta mediante esforços físicos, como atividades físicas em geral, tossir ou espirrar. É o tipo de incontinência mais comum entre as mulheres. Com o envelhecimento, os sintomas podem se exacerbar, agravando as condições físicas da mulher e sua qualidade de vida.3,4 Nesse sentido, realizar exercícios para prevenir a piora dos sintomas ou evitar seu aparecimento deve ser uma estratégia a ser considerada na prática profissional também do educador físico.
Para tanto, existe um consenso na literatura de que os exercícios para o treinamento dos músculos do assoalho pélvico (TMAP)
deveriam ser a primeira linha de tratamento para a IUE, apresentando evidências de nível “1” na efetividade do tratamento desse tipo de incontinência.4,5 Os benefícios apresentados por esses exercícios abrangem:
Melhora da capacidade da contração dos músculos do assoalho pélvico (MAP) tanto de fibras do tipo I quanto de fibras tipo II.
Ajuda na compressão da uretra contra a sínfise púbica.
Aumento da pressão intrauretral no momento do aumento da pressão intra-abdominal.
Elevação no sentido mais cranial na posição dos MAP.
Hipertrofia dos músculos pélvicos.
Aumento do volume dos MAP.
Ensaios randomizados entre mulheres com IUE têm apresentado resultados de melhora nos sintomas que variam de 5% a 85%. Autores relatam que, embora o intervalo dos resultados entre as pesquisas seja grande, todos os estudos têm demonstrado importante melhoras clínicas e redução dos riscos para piora dos sintomas.6 Esses estudos controlados
11.1 Exercícios abdominais e suas variações

relevante a ser considerada nos protocolos de tratamento e prevenção de IUE, representando este treinamento sinérgico uma melhor efetividade do tratamento para a IUE. Virtuoso et al., (2019)17 em seu estudo, utilizaram exercícios variados de musculação como:
Peitoral.
Glúteo, quadríceps e isquiotibiais (leg press 180°).
Grande dorsal.
Adutor (cadeira adutora).
Tríceps braquial (máquina de polia).
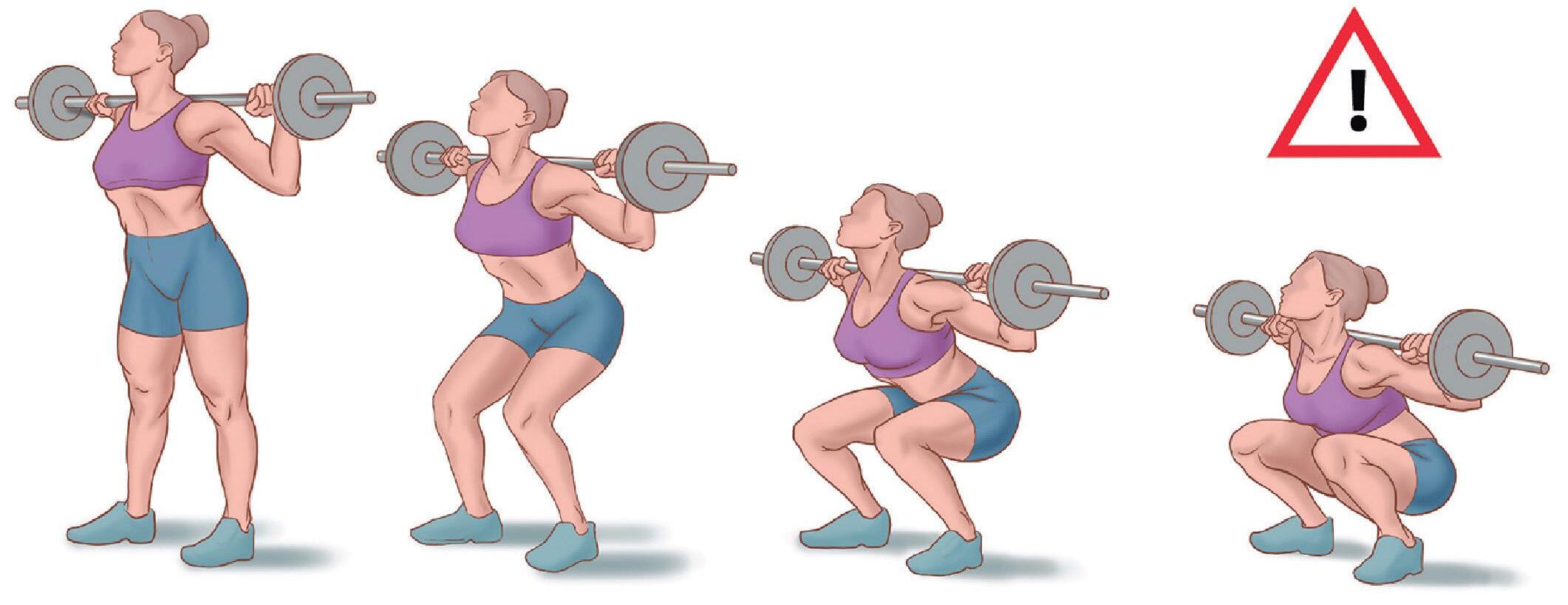
Bíceps braquial (máquina de polia).
Reto abdominal (abdominal no solo em decúbito dorsal).

Pelo fato de ser considerado multiarticular, o exercício de agachamento pode solicitar vários músculos durante sua execução. Caterisano et al. (2002)20 apontam em seu estudo que realizar agachamento completo apresenta maiores níveis de atividade elétrica nos músculos: glúteo máximo, bíceps femoral, vasto lateral e vasto medial. A sugestão é que o agachamento seja realizado por completo, pois, devido à variação angular, os maiores níveis de atividade são dados em diferentes ângulos.
Na Figura 11.3, o estudo proposto por Caterisano et.al. (2002)20 constata que a maior atividade do músculo glúteo máximo encontra-se no ângulo de 45° de flexão da articulação dos joelhos. Assim, sugere-se que a execução do movimenta seja realizada de maneira completa.
O grande problema é que se criou um mito equivocado de que agachar ao máximo pode ser prejudicial a articulação do joelho. Tal mito é contraposto, pois Li et al. (1999)21 realizaram um estudo cinemático simulando uma articulação do joelho e constataram que não
existe prejuízo em realizar agachamento em grandes amplitudes.
Para fortalecer e apresentar argumentos acerca do agachamento em grandes amplitudes, desde que seja realizado de maneira correta, Hartmann et al. (2013)22 e Schoenfeld et al. (2010)23 afirmam que não há riscos no agachamento profundo.
Os estudos supracitados não mencionam o músculo reto femoral. Estudos realizados por Marchetti et al. (2016)24 apontam grandes atividades do músculo reto femoral a 90° de flexão de joelhos.
Para os músculos adutores, recomendam-se o agachamento sumô, exercícios com caneleiras em decúbito lateral e cadeiras adutoras (Figuras 11.4 a 11.6).

Deve-se levar em consideração o estudo de Halski et al. (2014),25 que avaliou, por meio de eletromiografia, os músculos do assoalho pélvico durante o movimento de inclinação pélvica, de modo que a atividade elétrica foi maior durante a retroversão. É sugerido um exercício que está sendo muito executado por profissionais de educação física devido à alta
atividade glútea pelo movimento articular da anteversão e retroversão pélvica.
Em um estudo realizado por Contreras et al. (2015),26 são apresentados dados comprovando que o exercício das Figuras 11.7 e 11.8 requer maior solicitação glútea em comparação ao agachamento, porém existem algumas variações para execução desse exercício, no chão e no banco. Recomenda-se a execução conforme mostrado na Figura 11.8 inicialmente, pois nem todas as mulheres têm aprendizagem neural para recrutar os músculos desejados. Assim, na Figura 11.1, o maior esforço pode ser dissipado para os músculos da região abdominal, não que isso não seja positivo, mas se o objetivo do exercício é recrutar o músculo glúteo máximo, a menor chance de erro encontra-se no exercício da Figura 11.8. Caso aconteça uma evolução na aprendizagem neural, o exercício da Figura 11.7 é excelente, desde que seja bem executado e de maneira consciente.
Prosseguindo sobre a orientação pélvica, avalia-se a contração ou extensão de diferentes músculos que se inserem na pelve, como glúteo máximo, reto femoral, reto abdome e oblíquos do abdome, externos e internos. Soljanik et al. (2012)27 avaliaram as relações entre o elevador do ânus, o músculo glúteo máximo e a fossa isquioanal em mulheres saudáveis. Os resultados demonstraram a cooperação dessas estruturas e a ativação síncrona do elevador do ânus e glúteo máximo em 97% dos indivíduos. A partir das informações e das evidências levantadas, consideramos que os exercícios realizados em sala de musculação podem ativar musculaturas relacionadas aos MAP, e são responsáveis pela continência urinária. Como relatado por Grewar e McLean (2008), fatores de controle motor, musculoesqueléticos e comportamentais são considerados modificáveis e podem influenciar a função do sistema de continência urinária. Assim, realizar um trabalho interdisciplinar que pode proporcionar melhora da força muscular global e dos MAP poderá trazer benefícios mais rápidos às mulheres que sofrem desta disfunção.
A
Adição de exercício físico em mulheres com incontinência urinária, 99
Agachamento, 103, 104
- sumô, 104
Alertas ou sinais, 32
Amplitude de pulso, 59
Anamnese, 34
Ânus, 39
Armazenamento urinário, 83
Assoalho pélvico, 8, 18
Autorrelatos, 34
Avaliação, 45
- fisioterapêutica, 31
- - componentes da, 33
- pré-operatória, 89
B
Biofeedback, 63
- instrumental, 44
Biogames, 72
C
Cadeira adutora, 105
Canal anal, 8
Ciclo de trabalho, 60
Cinesioterapia
- globalidade na, 49
- na reabilitação pélvica e do assoalho pélvico, 49
Colpossuspensão de Burch, 93
Comprometimento, 32
Condições, 21
Cones vaginais, 85
Consentimento informado, 33
Continência urinária
- aspectos
- - anatômicos e neurofisiológicos da, 1
- - biomecânicos e cinesiológicos da, 13
- controle da, 13
- feminina aspectos neurofisiológicos da, 9
- funcionamento da, 16
Contração voluntária dos músculos do assoalho pélvico, 39
Controle da continência urinária, 13
Correntes
- alternadas, 58
- contínuas, 58
- pulsadas, 58
Decúbito lateral, 105
Deficiência, 32
Diário miccional, 37
Dispositivo de implantação, 94
Dor, 44
Eletrodo(s)
- bipolares fixos de superfície, 59
- intravaginal com anéis metálicos, 59
Eletroterapia, 57
- histórico científico, 57
- pacientes elegíveis, 58
- para o tratamento da incontinência urinária de esforço feminina, 57
- parâmetros, 59
- propedêutica, 58
- tipos de correntes e eletrodos, 58
Elevação pélvica, 105, 106
Enurese, 23, 24
- monossintomática, 24
- não monossintomática, 24
- noturna, 22
- primária, 24
- secundária, 24
Epidemiologia
- analítica, 24
- descritiva, 24
Esfíncter
- artificial, 95
- mucoso, 15
- uretral(is), 2
- - externo, 3, 10
- - interno, 3, 10
Esvaziamento urinário, 83
Exame
- físico, 37
- - geral, 38
- - - interpretação do, 38
- pélvico e avaliação vaginal, 38
Exercícios
- abdominais, 102
- de integração postural para o treinamento do assoalho pélvico, 52
Exercitadores vaginais, 79
Exergame (EXG) ou exergaming, 70
F
Fáscia endopélvica, 13
Fibras tipo I e II da contração muscular, 81
Flexão de tronco, 103
Frequência da corrente, 60
G
Gameterapia, 69
- histórico, 70
- para o tratamento da incontinência urinária
feminina, 69
- pélvica, 73
H
Hiato urogenital, 7, 8
I
Identificação
- da gravidade do problema de saúde, 34
- de fatores etiológicos e prognósticos para o sucesso do tratamento, 37
Incidência, 25
Incontinência urinária, 21
- adição de exercício físico em mulheres com, 99
- avaliação fisioterapêutica para, 31
- coital, 22
- contínua, 22, 23
- dados sobre, 81
- de esforço, 22, 57
- - alternativas cirúrgicas para o tratamento da, 89
- - biofeedback para o tratamento da, 63
- - exercitadores vaginais para o tratamento da, 79
- de urgência, 22
- definição de, 21, 79
- diurna, 23
- em crianças, definição e tipos de, 23
- epidemiologia analítica da: fatores de risco e fatores protetivos, 27
- epidemiologia da, 24
- - descritiva da com base em idade e gênero, 24
- - - crianças, 25
- - - mulheres, 25
- - - homens, 26
- inexplicada, 32
- insensível, 22
- intermitente, 23
- mista, 22
- postural, 22
- subtipos de, 22
- transitória, 22
Injeção transuretral, 94
L
Largura de pulso, 60
Ligamentos e fáscias do assoalho pélvico, 9 M
Mecanismo de continência, 80
- extrauretral, 82
Musculação, 103
Músculo
- compressor da uretra, 3
- do assoalho pélvico, 6, 40, 82
- - ausentes, 44
- - hiperativos, 40
- - interpretação da função dos, 40
- - não funcionais, 44
- esfíncter
- - anal externo, 8
- - externo da uretra, 3
- - uretrovaginal, 3
- iliococcígeo, 8, 14
- isquiococcígeo, 7
- levantador do ânus, 7, 13
- pubococcígeo, 8, 14
- puborretal, 8, 14
- subtrigonal, 3
Nervo(s)
- pélvicos, 10
- pudendo, 10, 11
Observações urodinâmicas, 21
Orientações ou informações antecipadas à paciente, 33
Perda urinária em esportistas, 84
Períneo, 39
Plexo
- hipogástrico inferior, 10, 11
- venoso submucoso, 1
Pontuação do questionário PRAFAB, 36
Posição
- decúbito dorsal, 52, 53
- ortostática encostada na parede, 54
- sentada, 53, 54
Postura, 74
- de decúbito dorsal, 101
Prescrição dos exercícios físicos, 101
Prevalência, 24
Programa de treinamento utilizado por Arvoren et al., 86
Programa de treinamento utilizado por Haddad (1999), 86
Questionário, 34
- de urgência, 35
- PRAFAB, 34, 35
Reabilitação pélvica e do assoalho pélvico, 50
Realidade virtual, 69
- na fisioterapia pélvica, 73
- na fisioterapia postural, 74
- não imersiva, 70
Red/yellow flags, 32
Reflexo guardião, 5
Relação da atividade física com a incontinência, 82
Requisitos de ética e higiene, 33
Restrição de participação, 32 RGE-incontinência, 22 Rotinas de avaliação via biofeedback, 65
Sinais, 21 Síndrome de incontinência urinária, 80 Sintomas, 21 Sistema de fechamento esfincteriano da uretra, 15 Sling(s)
- de incisão única, 91
- de uretra média (sintéticos), 89
- pubovaginal de fáscia autóloga, 92
- retropúbico, 90
- sintético
- - de incisão única, 92
- - retropúbico, 90
- - transobturatório, 91
Substâncias injetáveis na uretra, 94
Tampão mucoso uretral, 1
Técnicas de exame atuais, 44 Teoria integral da continência, 16 Terapia
- comportamental, 64
- por exposição à realidade virtual, 69 Teste(s)
- 3IQ, 35
- para tipo e gravidade da incontinência urinária, 37
Treinamento, 84
- de globalidade na reabilitação pélvica a partir da postura e da estabilização, 51
- dos músculos do assoalho pélvico, 65, 67, 84
- - com biofeedback, 66
- - com cones vaginais, 85
Tuberosidade isquiática, 8
Uretra, 8
- aspectos anatômicos extrínsecos, 5
- aspectos anatômicos intrínsecos, 1
Vagina, 8, 39
Incontinência Urinária de Esforço Feminina – Uma






Visão Multiprofissional apresenta abordagem anatômica, neurofisiológica, biomecânica e epidemiológica, para que o leitor tenha compreensão clara e completa da incontinência urinária feminina. As organizadoras sugerem as diferentes modalidades de tratamento e prevenção, a partir da experiência profissional e, principalmente, com base nos resultados obtidos em estudos científicos.

Este livro vem reforçar a grande importância multiprofissional no acompanhamento da incontinência urinária de esforço feminina, com objetivo de melhor cuidado a todas essas mulheres.
